Єдина краса – це здоров’я.
Г.Гейне
Російська агресія спричинила чимало перешкод для медичної системи: збій логістики, відсутність електропостачання, бомбардування медичних закладів, стихійна евакуація населення тощо. Велика кількість дітей вимушені були покинути свої домівки та переїхати в більш безпечні місця проживання, що вплинуло на рівень охоплення вакцинацією в останні роки.
Спалахи кору – циклічні і повторюються приблизно раз на п’ять років. Наразі в Україні спостерігається високий ризик спалаху кору, тому епідеміологічна ситуація вимагає посиленої уваги з боку лікарів та батьків щодо обов’язкових щеплень, які має отримати дитина згідно Національного календаря профілактичних щеплень.
Патофізіологія кору
Кір – це висококонтагіозне вірусне захворювання, що характеризується серйозними ускладненнями та високою смертністю. Зі збільшенням рівня вакцинації це захворювання рідко виникає в немовлят віком менше 3 місяці; воно вражає дітей старшого віку та дорослих, які не були вакциновані.
- Збудником є РНК-вмісний параміксовірус (сімейства Paramyxoviridae, роду Morbillivirus). Цей вірус відрізняється високим рівнем заразності (контагіозності) – 92-95%. Це означає, що зі 100 осіб, які контактували з хворим на кір, захворіє 92-95 осіб.
- Джерело захворювання – хвора людина, яка передає вірус повітряно-крапельним шляхом під час кашлю та чхання, тісних особистих контактів. Вірус лишається активним і живе в повітрі або на інфікованих поверхнях протягом 2 год. Інфікована людина може передавати вірус ще за чотири дні до і чотири дні після появи у неї висипу. В організм людини вірус кору потрапляє через слизову оболонку дихальних шляхів, очей.
- Інкубаційний період складає від 7 до 21 днів.
- Найсприятливішими до цього захворювання є діти, тому кір відносять до дитячих інфекційних хвороб.
Симптоми та ознаки кору
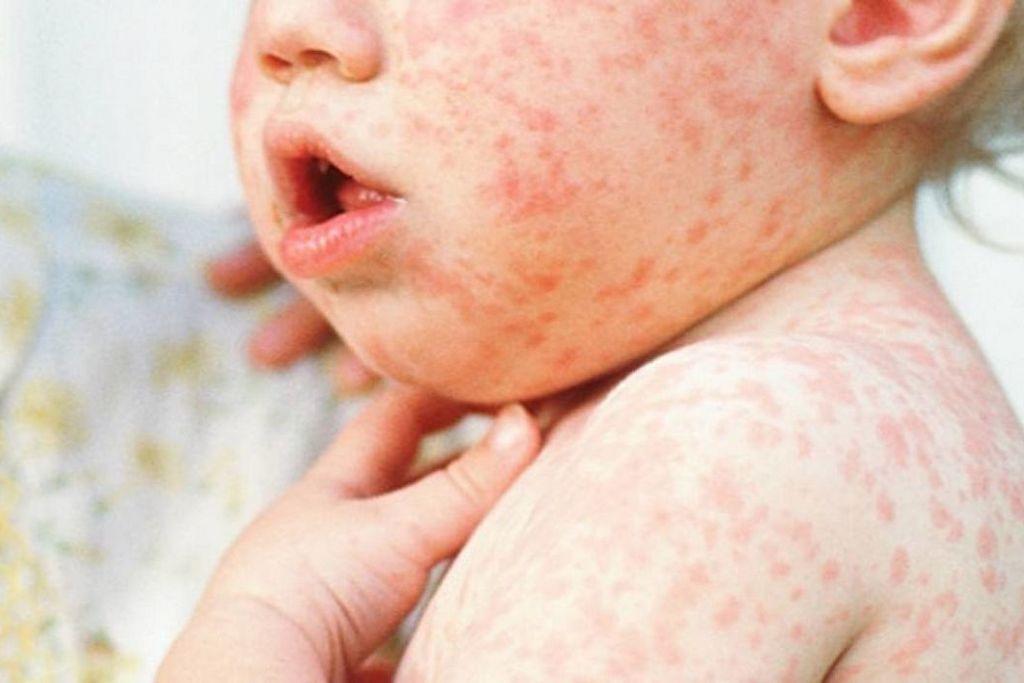
Першою ознакою кору зазвичай є значне підвищення температури приблизно через 10–12 днів після інфікування, яке триває 4–7 днів. На цій початковій стадії можуть виникати нежить, кашель, почервоніння очей (кон’юнктивіт) і сльозотеча, а також дрібні білі плями на внутрішній поверхні щік – патогномонічний симптом кору, плями Філатова-Більського-Копліка. Обличчя набрякає та має «страждальний вигляд». За кілька днів з’являється генералізований плямисто-папульозний висип — спочатку, як правило, на обличчі і верхній частині шиї та поширюється до долонь і підошов ніг протягом 3 днів. Він тримається 5–6 днів і потім зникає. У середньому, висип з’являється через 14 днів (від 7 до 18 днів) після впливу вірусу (https://phc.org.ua/kontrol-zakhvoryuvan/inshi-infekciyni-zakhvoryuvannya/krapelni-infekcii/kir).
Діагностика кору
Діагностика кору ґрунтується на основі типової клінічної картини та відсутністю документального підтвердження вакцинації проти кору. Характерною особливістю висипу при кору є її етапність, що супроводжується катаральними проявами.
Лабораторна діагностика – визначення імуноглобуліну М у гострому періоді та імуноглобуліну G у періоді одужання дозволяє уточнити діагноз та посилити контроль за поширенням інфекції.
Ускладнення кору
Серйозні ускладнення частіше зустрічаються в дітей віком менше 5 років і дорослих віком ≥20-ти років. Кір спричинює істотне зниження імунітету, тому хворі на кір чутливі до іншої бактеріальної інфекції, яка призводить до ускладнень. Пропорційно тяжкості перебігу можуть розвиватися ускладнення:
- Діарея с домішками крові або стійка діарея та пов’язане з нею зневоднення.
- Середній отит (запалення середнього вуха) – найчастіше ускладнення у молодому віці.
- Кератит (запалення рогівки ока), увеїт (запалення судинної оболонки ока), які можуть призводити до втрати зору.
- Ларингіт, який часто у дітей ускладнюється несправжнім крупом, під час якого відбувається набряк слизової оболонки гортані та утруднене дихання.
- Пневмонія (запалення легень). У підлітків і дорослих вона є бактеріальною, тоді як у маленьких дітей, що не отримали пасивний імунітет від матері, можливий розвиток смертельної первинно вірусної пневмонії. Запалення легень є найважливішою причиною смерті від кору.
- Енцефаліт (запалення головного мозку). Енцефаліт може привести до незворотного пошкодження головного мозку. Виникає у близько 1 з 1000–2000 випадків кору у дорослих, серед дітей з частотою 1:10000-15000. Смертність сягає 40 %, або по видужанню у хворого залишаються серйозні неврологічні наслідки.
- Підгострий склерозуючий паненцефаліт (ПСПЕ), рідкісне, але серйозне дегенеративне захворювання центральної нервової системи, спричинене персистуючим зараженням вірусом кору. ПСПЕ зустрічається рідко, з частотою 1 на 100 000 випадків та проявляється прогресуючими психічними й руховими розладами, які починаються, в середньому, через 7–10 років після зараження вірусом кору (найчастіше зустрічаються у дітей, інфікованих у віці <2-х років) і незворотно призводять до коми і смерті.
- Гепатит (запалення печінки), який спостерігається у значної частини дорослих пацієнтів.
Тяжкий перебіг кору частіше виникає в дітей молодшого віку, які погано харчуються, особливо в тих, які мають дефіцит вітаміну А, а також в дітей з ослабленим імунітетом через ВІЛ, вроджений тяжкий імунодефіцит або інші захворювання.
Захворювання на кір під час вагітності також загрожує здоров’ю жінок — від розвитку ускладнень до передчасних пологів (ризик народження недоношеної дитини з низькою вагою) чи мимовільного аборту (викидня), що пов’язано з крововиливами у плаценту і матку. У 15 % випадків виникнення кору в перші тижні вагітності може надалі призвести до каліцтв плоду, можливе його внутрішньоутробне зараження (https://www.cdc.gov/measles/symptoms/complications.html).
Профілактика
Спеціального лікування від кору не існує. Найвірніший спосіб захиститись від інфекції – вакцинуватися.
За світовою статистикою, вакцинація проти кору запобігла 56 мільйонам смертей у період з 2000 по 2021 рік. Незважаючи на наявність безпечної та економічно ефективної вакцини, у 2021 році в усьому світі було зафіксовано приблизно 128 000 смертей від кору, переважно серед невакцинованих або недостатньо щеплених дітей віком до 5 років (https://www.who.int/news–room/fact–sheets/detail/measles?gad_source=1&gclid=Cj0KCQjwwYSwBhDcARIsAOyL0fiaiK0K0feCnfz6ZNYnsRfSCETG_WOXG80iKFEh4yes8dNlxESgaT8aAv8zEALw_wcB).
Востаннє спалах кору в Україні був зафіксований у 2017-2019 роках. Тоді від ускладнень померла 41 людина (зокрема 25 дітей). За 11 місяців 2023 року було зафіксовано 55 випадків цього захворювання, летальних випадків, на щастя, зареєстровано не було(https://vaccine.org.ua/infections/kir/). Випадки захворювань реєструються, в основному, у невакцинованих осіб.
Якими вакцинами проводять щеплення в Україні?
Для профілактики в нашій країні є комплексні вакцини від кору, паротиту і краснухи (КПК) “Пріорикс” / Рriorix (Бельгія) та “М-М-Р IІ” / “М-М-RII” (США). Вони безпечні, ефективні і забезпечують тривалий захист, а також попереджають розвиток тяжких форм недуги та ускладнень . За складом вони однакові, тож якщо людина отримала першу дозу однієї вакцини, то другу дозу вона може отримати тієї вакцини, яка є в наявності. Вакцина КПК містить живі ослаблені (атенуйовані) збудники захворювання і завдяки цьому формується стійка імунна відповідь.
Згідно з календарем щеплень в Україні, дітям перше щеплення від кору роблять у 12 місяців, друге (бустерна доза) – у 6 років. Якщо дорослий не хворів на кір, вакцина може бути введена в будь-якому віці. Рекомендують вводити дві дози з інтервалом у, як мінімум, 4 тижні. Те, що людина вже хворіла на краснуху чи епідемічний паротит, не є протипоказанням для імунізації потрійною вакциною (https://phc.org.ua/news/v-yunisef-vidpovili-na-vazhlivi-pitannya-pro-vakcini-proti-koru).
Наскільки безпечна вакцина проти кору?
Щеплення від кору поводять уже понад 50 років, і за пів століття вакцини зарекомендували себе як безпечний та ефективний спосіб профілактики захворювання.
Саме завдяки вакцинації вдалося знизити захворюваність на кір у десятки разів.
Вакцини, як і будь-які ліки, можуть викликати реакції, але серйозні реакції на вакцину – вкрай рідкісні. У той час, як кір може мати тяжкий перебіг, нести ризик госпіталізації і смерті, щеплення вакциною КПК – безпечне. Імовірність серйозної алергічної реакції на вакцину КПК становить 1 реакція на 1 млн. щеплень. Тоді, як із 1 тис. людей, які заразилися кором, 1 помирає, 1 захворіє на енцефаліт, а 50 отримують тяжкі ускладнення, що призведуть до інвалідності.
Чи можна робити щеплення під час спалаху?
Під час спалаху надзвичайно важливо захистити дитину від кору. Якщо дитині виповнюється 12 місяців або 6 років, або якщо раніше було пропущено планове щеплення, то його необхідно зробити. Те саме стосується і дорослих, які з якихось причин не мають таких щеплень.
Що робити, якщо був контакт з хворим на кір?
Наявні дані свідчать про те, що введення вакцини протягом 72 годин після контакту з хворим може запобігти захворюванню. Це називається екстрена профілактика (наказ МОЗ України №595 від 16 вересня 2011 року). Таким чином імунна система починає бігти «навипередки» з вірусом, виробляючи антитіла та захищаючи організм від інфікування ((https://moz.gov.ua/article/immunization/vidpovidi-na-poshireni-pitannja-pro-vakcinaciju-proti-koru).
Чи потрібно робити щеплення від кору жінкам, які планують вагітність?
Жінки дітородного віку повинні проконсультуватися зі своїм лікарем, щоб переконатися, що вони вакциновані, перш ніж завагітніти. Жінки дітородного віку, які не вагітні та не мають імовірних доказів імунітету, повинні отримати принаймні одну дозу вакцини КПК. Слід уникати вагітності протягом 4 тижнів після вакцинації. Тісний контакт з вагітною жінкою не є протипоказанням для вакцинації.
Якщо щеплення ненавмисно отримає вагітна жінка, то переривання вагітності не рекомендується, оскільки ризик для плода є надзвичайно низьким. Натомість таким жінкам потрібне індивідуальне консультування.
Жінкам, які годують грудьми, безпечно робити щеплення КПК. Грудне вигодовування не впливає на реакцію на вакцину КПК і дитина не постраждає від вакцини через грудне молоко (https://www.cdc.gov/vaccines/pubs/pinkbook/meas.html).
Протипоказання для вакцинації
- Сильне інфекційне захворювання з гарячкою вище 38.50С.
- Тяжка алергічна реакція на першу дозу цієї вакцини ( якщо в дитини була алергічна реакція на будь-які інші вакцини, то про це теж обов’язково необхідно попередити лікаря).
- Вагітність (вакцина містить хоч і ослаблені, але живі віруси кору, паротиту та краснухи).
- Вроджені імунодефіцитні стани.
- Онкологічні захворювання.
- Проведення хіміотерапії.
- Прийом ліків, які пригнічують роботу імунної системи.
- ВІЛ-інфекція без антиретровірусної терапії (https://moz.gov.ua/article/health/protipokazannja-do-scheplennja-proti-koru).
Імунітет після вакцинації
Післявакцинальний імунітет дуже стійкий; тільки в 5 % вакцинованих дітей через 10–15 років після вакцинації спостерігалось зниження цього імунітету й виникнення захворювання.
Для формування колективного імунітету ВООЗ рекомендує охопити вакцинацією 95% населення. За даними Центру громадського здоров’я, за 11 місяців 2023 року в Україні відсотки охоплення щепленнями проти кору дітей в 1 та 6 років становлять, відповідно, 88,1% та 83,7%. Щеплення захищає не тільки вакциновану дитину, а й дітей, які через медичні протипоказання не мають їх. В разі, якщо профілактичні щеплення пропущені, наприклад, через переїзд до іншого міста, батькам варто звернутися до пункту щеплення чи сімейного лікаря і надолужити їх. Це питання індивідуального захисту для кожної дитини від хвороб, яким можна запобігти вакцинацією (https://vaccine.org.ua/infections/kir/).
Кір – це серйозне захворювання, яке може мати незворотні наслідки для здоров’я, а інколи й життя. Найкращий захист – це імунізація. Наразі вакцина для профілактики кору, паротиту та краснухи є в усіх регіонах України, входить в перелік обов’язкових, а щеплення — безоплатні всім дітям до 18 років.
Відмовившись від вакцинації, ви ризикуєте здоров’ям і життям своєї дитини.
Ірина Сергієнко, лікар- педіатр